Реноваскулярная гипертензия , одна из форм повышенного артериального давления, отличающаяся местом локализации. Она развивается по причине сужения просвета почечной артерии или её ответвлений. На долю данной разновидности гипертензий отводится 1% случаев. Синдрому характерно быстрое прогрессирование и развитие серьёзных осложнений, без лечения пятилетняя выживаемость пациентов составляет не более 30%. Однако при своевременном проведении адекватной терапии и устранении провоцирующих его развитие причин врачи дают вполне благоприятные прогнозы.
Особенности и формы опасной патологии
Рассматривая реноваскулярную гипертензию и что это такое, начать следует с особенности её появления. Патология является самым распространенным видом вторичных гипертензий, т. е. развивающихся на фоне другого серьёзного заболевания. Поэтому выделяют две формы синдрома:
- атеросклеротическую,
- фибромускулярную дисплазию.
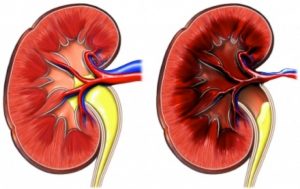
Реноваскулярная гипертензия
В первом случае, как следует из названия, патология развивается по причине атеросклероза (сужение просвета сосуда за счет образования холестериновых отложений (бляшек)). Чаще всего эта форма затрагивает артерии обоих почек и наблюдается у мужчин старшего возраста.
Фибромускулярная дисплазия (она же фибромышечная) характеризуется сужением сосуда за счет разрастания клеток на его стенках. Наблюдается у пациентов более молодого возраста, чаще всего среди женщин, не достигших 45-летнего возраста. Если диагностируют реноваскулярную гипертензию у детей, то речь тоже идет о фибромускулярной дисплазии.
В очень редких случаях отмечается развитие синдрома на фоне других патологий: тромбоза, травм живота, узелкового полиангиита, туберкулёза почек, аневризмы брюшной аорты, болезни Такаясу. Здесь вы сможете прочитать о , внутричерепной гипертензии
Факторы, провоцирующие развитие синдрома
К факторам, которые могут спровоцировать развитие основной патологии (в частности, атеросклероза) и дальнейшее появление реноваскулярной артериальной гипертензии, относят:
- наследственную предрасположенность,
- возрастные изменения в организме,
- несбалансированное питание, большое количество поваренной соли в продуктах и чрезмерное количество животных жиров,
- малоподвижный образ жизни,
- ожирение,
- наличие вредных привычек (курение, алкогольную зависимость),
- стрессы,
- нарушение обменных процессов.
Осторожно! Все эти факторы повышают развитие как реноваскулярной, так и эссенциальная гипертензии.
Кратко о механизме развития синдрома
Теперь, чтобы лучше понять реноваскулярную артериальную гипертензию и что это такое, а также суть проблемы стоит кратко рассмотреть сам механизм процесса.
Почки отвечают за фильтрацию крови, выведения из неё воды, излишек натрия и продуктов обменных процессов. Затем очищенная кровь возвращается в систему общего кровообращения. Сосуд с поступающей в орган кровью шире, чем тот, который предусмотрен для её вывода. Если по каким-либо причинам снижается приток крови , нарушается процесс фильтрации, происходит задержка воды и соли, плюс накопление жидкости приводит к отёкам (набуханию стенок сосуда). Задержка процесса приводит к вступлению во взаимодействие ренина (в нормальном состоянии этот фермент занимается расщеплением белков) с ангиотензином, что активирует выработку альдостерона, приводящего к задержке солей натрия и сужению артериол (мелких артерий, необходимых для адресной доставки крови клеткам тканей).
Направив все ресурсы на образование компонентов, приводящих к повышению давления, в органе не остается запасов тех веществ, которые способны его снизить. Таким образом, нет возможности стабилизации давления. Это приводит к артериальной гипертензии (стойко повышенному давлению почечного генеза).
Клиническая картина развития патологии
Симптомы реноваскулярной гипертензии
Основным симптомом реноваскулярной гипертензии является появление стойко повышенного диастолического давления при малой разнице с пульсовым. Например: 130/110 мм рт. ст., 160/120 мм рт. ст. Оно слишком сложно поддается коррекции с помощью обычных гипотензивных лекарственных средств. При выслушивании пациента хорошо прослушиваются систолические шумы.
В отличие от других видов гипертензий почечного генеза данному синдрому нехарактерно выведение с мочой большого количества белка (протенурия) или небольших вкраплений крови.
Важно! Если пациенту своевременно не будет определено, что протекает реноваскулярная форма гипертензии, и не будет подобрано лечение, патологический процесс перейдёт в злокачественную форму протекания.
При развитии злокачественного процесса могут наблюдаться,
- резкие, интенсивные головные боли, преобладающие в лобной части,
- боли в поясничной зоне,
- снижение остроты зрения (в том числе, кровоизлияния в сетчатку глаза),
- повышенная слабость,
- ухудшение общего состояния.
Продолжительное течение реноваскулярная гипертензия и развитие злокачественного процесса осложняется инсультами, кризами, инфарктами, может также развиться сердечная недостаточность.
Проведение диагностики и лечения заболевания
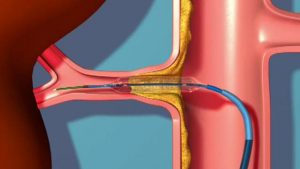
Проведение ангиопластики при реноваскулярной гипертензии
Для того чтобы назначить адекватное лечение данного вида гипертензии, необходимо пройти тщательное диагностическое обследование и установить причину развития синдрома (ведь он всегда вторичный). Основными скрининговыми методами диагностики патологии называют УЗИ (с допплером) почечных артерий и реносцинтиграфию, обязательно назначаются лабораторные анализы крови и мочи.
Терапия данного заболевания достаточно сложная, ведь патология не реагирует на обычные антигипертензивные лекарства. Поэтому пациенту назначается проведение чрескожной транслюминальной ангиопластики. Методика основана на применении баллонного катетера, с помощью которого удастся расширить просвет почечной артерии, и нормализовать движение кровотока. Может быть показано шунтирование артерии.
Обязательно проводится лекция по дальнейшим профилактическим процедурам: необходимости отказа от вредных привычек, особенностях диеты (снижение поваренной соли и жирной пищи).