Миокардит сердца
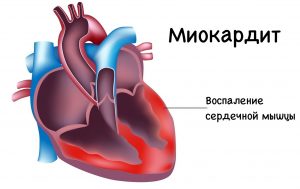
Миокардит сердца что это? Данное заболевание связано с воспалительным процессом, поражающим мышечную оболочку сердца. Если не приняты своевременные адекватные меры, то может развиться хронический миокардит, провоцирующий в дальнейшем рецидивы и возможную сердечную недостаточность.
Часто миокардит развивается на основе инфекционных болезней: ангины, скарлатины, дифтерии и т.д. Вопросу этиологии современные ученые уделяют очень много внимания, в частности, точно известно, что разрушение структуры кардиомиоцитов происходит в результате воздействия:
- простейших,
- различных вирусов,
- микробов и грибков,
- вирусов и риккетсий.
Специалисты предполагают, что при попадании в организм инфекции происходят изменения в антигенах, что приводит к непрекращающейся реакции со стороны иммунной системы. Преимущественно патологию вызывают энтеровирусы, вирусы Коксаки В и А, а также вирусы разных штаммов гриппа. Кроме того, диагноз миокардит ставят пациентам с ВИЧ, при этом в 10 процентах случаев недуг определяют в результате развития клинических симптомов.
Несмотря на наличие других версий относительно причин заболевания, в пользу инфекционного триггера говорят такие факты:
- Выявление вирусных агентов при анализе тканей миокарда.
- Интенсивное увеличение числа больных в периоды эпидемий гриппа и других инфекций.
- Изменения в структуре тканей сердца, вызванные воспалительным процессом.
- Обнаружение в крови пациентов титра противовирусных антител в течение нескольких недель с начала развития недуга в острой фазе.
Внимание! Некоторые из последних медицинских исследований доказывают, что заболевание может быть спровоцировано применением некоторых методик лучевой терапии, во время которой могут разрушаться артерии, сердечные клапаны и непосредственно миокард. При этом болезнь может не проявлять себя в течение многих лет.
Статистика заболеваемости
Болезни подвержены люди абсолютно любой возрастной категории, но чаще всего это больные от 30 до 40 лет. Женщины больше подвержены миокардиту, но у мужчин форма его прогрессирования намного тяжелее. Определить с точностью количество больных не представляется возможным, поскольку:
- на начальных этапах не всегда есть четко выраженная симптоматика,
- осложнения наподобие дилатационной кардиомиопатии могут возникать только спустя годы с момента перетекания патологии в хроническую фазу.
Только у 1-4 процентов пациентов недуг диагностируют в результате рутинных обследований. В пяти процентах случаев аномальные изменения в работе главного человеческого органа выявляют у тех, кто перенес инфекцию, однако последствия, опасные для жизни, возникают далеко не всегда. В качестве дополнительного стимулятора сердечных повреждений могут выступать беременность и возраст, например, значительное число больных – это груднички и подростки.
Клиническая картина болезни
Миокардит отличается следующими симптомами:
- быстрая усталость,
- повышение потоотделение,
- астенизация,
- тахикардия,
- болевые ощущения в груди,
- одышка,
- острая форма лихорадки.

Симптомы миокардита сердца
Первые признаки патологии появляются спустя неделю, максимум десять дней. В первую очередь у больного наблюдается астенический синдром: резкое изменение настроения, нервозность, частое желание плакать, проблемы со сном. Дальше появляются болевые ощущения различной силы в области груди, которые не имеют отношения к физическим нагрузкам. Часто перед болями появляется одышка, чувствуется сердцебиение и перебои в работе мышцы сердца.
Если патология развивается без дисфункции левого желудочка, то ясных симптомов может и не быть. Когда же есть нарушения в его функционировании, то проявляется всё следующими признаками: одышкой, усталостью, дискомфортом в работе сердца. Намного реже наблюдается повышение кровеносного давления и появления периферических отёков. Значительное влияние на клиническую картину оказывает степень распространенности и скорость прогрессии патологического процесса.
Некоторые отличия в проявлениях болезни обусловлены её типом. Так, в случае диффузного миокардита развивается сердечная недостаточность и фиксируется дилатация камер. Если имеет место болезнь, вызванная инфекцией, то у пациента начинается лихорадка и периодические боли в области грудины. Впрочем, температурные показатели могут быть и в норме. Некоторые больные жалуются на болезненные ощущения в суставах и аритмии, а сопутствующими признаками являются сформировавшиеся внутри полостей сердца тромбы.
Симптомы миокардита очень важны для назначения грамотного лечения. Кроме этого, необходимо пройти полный комплекс обследований для определения формы патологии и предписания рациональных методов терапии. У каждого больного процесс поражения миокарда проходит по-своему, при этом даже незначительные аномалии могут свидетельствовать о серьезной проблеме со здоровьем. Особенно ответственно к своему здоровью следует отнестись тем, кто переболел вирусными болезнями. Отказавшись прийти к врачу на осмотр после гриппа или ангины, вы рискуете запустить болезнь и столкнуться с опасными для жизни осложнениями.
Основные формы патологии
Ревматический миокардит – один из типов болезни, форма ревматизма, спровоцированная заражением стрептококка. Неревматический тип объединяет большое количество различных подтипов.
- Инфекционный, который делится на следующие формы:
- бактериальная,
- вирусная,
- грибковая,
- спровоцирована различными микроорганизмами,
- паразитная, вызванная гельминтами.
- Аллергический и соответствующие формы:
- инфекционно-аллергическая: аллергия из-за инфекционного воспаления,
- идиопатическая: нет первопричины развития,
- лекарственная: на фоне длительного приёма медпрепаратов,
- ожоговая: аллергию провоцируют ожоги различной степени,
- трансплантационная: аутоиммунная реакция после трансплантации органов.
Различают острый миокардит, подострый и хронический (рецидивирующий). По тяжести течения это лёгкая, средняя и тяжёлая формы. Наряду с этим есть четыре патогенетические этапы развития патологии.
- Инфекционно-токсическая.
- Иммунологическая.
- Дистрофическая.
- Миокардиосклеротическая.
Также выделяют классификацию миокардита, исходя из симптоматики:
- малосимптомная форма,
- болевая или псевдокоронарная,
- декомпенсационная со сбоем кровообращения,
- аритмическая,
- тромбоэмболическая,
- псевдоклапанная,
- смешанная.
Развитие патологии у детей
Миокардит может наблюдаться у детей с симптомами сердечной недостаточности, проявлениями одышки и тахикардии, при этом отсутствует врождённый порок сердца. Возбудитель патологии , вирус, бактерия и другие инфекции (грибкового, протозойного типа). Есть много других причин, способных спровоцировать данное заболевание: аллергии, проблемы с соединительными тканями, метаболический сбой, лейкозы и метастазы злокачественной опухоли и т. д.
Дети жалуются на следующие ощущения:
- слабость,
- быстрая утомляемость,
- головокружение,
- позже всё усугубляется одышкой,
- частое сердцебиение,
- чувство перерывов в работе сердца,
- болевые ощущения в области груди.
Проблема диагностирования данной патологии в неясной клинической картине, это приводит к позднему её диагностированию. Для своевременного диагноза необходимо применять лабораторно-инструментальные методы обследования. Детям назначают сдачу тех же анализов, что и взрослым пациентам: ЭКГ, ЭхоКГ, исследование крови.
В период терапии больному рекомендовано:
- соблюдение строгого постельного режима до двух недель,
- лечение сердечной недостаточности,
- противовоспалительное лечение, в основном, средствами негормонального типа,
- антибактериальное лечение с применением пенициллиновых препаратов,
- терапию основной болезни, провоцирующую миокардит.
Существуют негативные факторы, усугубляющие прогноз при данном заболевании: повышенное давление в левом предсердии, пониженный сердечный индекс, сбой функционирования правого желудочка, образования сердечной недостаточности застойного типа, тромбоз, аритмичность и сбой проводимости.
Важно! Родителям нужно следить, чтобы дети регулярно проходили медицинское обследование с целью предотвращения развития различных патологий.
Способы диагностирования и лечения болезни
Чаще всего патологию обнаруживают при медосмотре или обследовании другого заболевания. Диагностика миокардита состоит из следующих исследований:
- Анализ анамнеза – если у человека в истории болезни есть заметка о недавнем выздоровлении после вирусного заболевания или ранее диагностированные дисфункции сердца, то это повод заподозрить наличие воспаления (при наличии соответствующих клинических признаков).
- Первичный осмотр – в рамках физикального исследования, как правило, определяют незначительную тахикардию, отечность, увеличение вен в области шеи, проявления декомпенсации правого и левого желудочков.
- Электрокардиограмма – у многих пациентов обнаруживают экстрасистолию (наджелудочковую и желудочковую), а иногда – проблемы с атриовентрикулярной проходимостью. В безотлагательной медицинской помощи нуждаются те, у кого результаты показывают наличие блокады ножек пучка Гиса и приступы мерцательной аритмии.
- ЭхоКГ – поражения сердца могут быть различными, начиная от уменьшения сокращающей способности, заканчивая расширением внутренних полостей. Также возможно выявление кровяных сгустков в сосудах.
- Анализ крови и других биологических жидкостей – позволяет определить и подтвердить вирусную этиологию болезни.
- Рентгенография – обследование назначают для установления факта дилатации и обнаружения застойных явлений в легких.
- Эндомиокардиальная биопсия с использованием Далласских критериев диагностики.
- Магнитно-резонансная томография – проводится с целью установления областей некроза и повреждения сердца.
- Комплексное исследование показателей работы иммунной системы.

Методы лечения миокардита
Лечение миокардита подбирают в соответствии с тяжестью заболевания. Больных со средней и тяжёлой степенью госпитализируют в обязательном порядке, лёгкие стадии могут лечиться в домашних условиях. Ключевую роль играет борьба с вероятными осложнениями. Основную терапию начинают только после точного определения разновидности и первопричины заболевания. Если недуг диагностируют в период вынашивания ребенка, то преимущественно назначается поддерживающее лечение, которое не оказывает негативного влияние на здоровье малыша.
Как лечить миокардит? Специалист назначает немедикаментозный способ (сбалансированное питание, отказ от пагубных привычек, умеренная физическая активность) и лекарственную терапию. Вторая направлена на устранение источника воспалительного процесса или уменьшение его воздействия, укрепление иммунитета, борьбу с симптомами и предотвращение развития сопутствующих заболеваний. Для контроля состояния человек должен либо быть под постоянным врачебным надзором (при запущенной стадии) либо регулярно приходить на осмотр и проходить назначенные обследования.
В случае отсутствия явно выраженной симптоматики прогноз выздоровления весьма благоприятный. Если же возникают клинические признаки, то шансы на выздоровление прямо пропорциональны своевременности обращения к кардиологу. Основную опасность несут сбои ритма, которые могут провоцировать остановку сердца, а также быстропрогрессирующие формы болезни. Иногда для восстановления функциональности сердца пациентам требуется пересадка – вывод о её необходимости делает доктор после проведения комплекса обследований. Продолжительность жизни после хирургического вмешательства зависит от соблюдения рекомендаций медиков относительно приема лекарственных средств, режима сна и отдыха, сбалансированного питания, отсутствия стрессов.