Желудочковая экстрасистолия – нарушение сердечного ритма с преждевременным возбуждением сердечной мышцы. Импульсы исходят из разных частей проводящей системы желудочков.
Данная патология относится к распространённому нарушению сердечных сокращений. Большое количество экстрасистол являются единичными, иногда различают и более сложные формы. Патология прогрессирует быстрее, если у больного есть сопутствующие проблемы сердечно-сосудистой системы. Заболевание чаще проявляется с возрастом и может перейти в достаточно сложные формы болезни.
Причины развития патологии
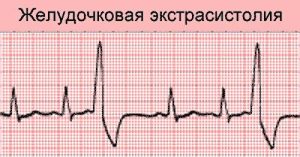
Желудочковая экстрасистолия на ЭКГ
Желудочковая экстрасистолия может возникнуть на фоне проблем с сердцем или при их полном отсутствии. Простая аритмия чаще всего базируется на частых стрессовых ситуациях, злоупотреблении кофеиновыми и алкогольными напитками, курением – всё это повышает активность симпатико-адреналиновой системы. Но существенное количество экстрасистол проявляется без очевидных причин.
Желудочковая экстрасистолия часто развивается на основе органических сердечных заболеваний, и причиной может стать ишемическая болезнь сердца. Сюда входят также такие болезни, как миокардит и перикардит, хронические заболевания (кардиомиопатия, гипертрофия миокарда желудочков, застойная сердечная недостаточность).
Патология может проявиться из-за длительного приёма некоторых лекарственных препаратов.
Клиническая картина заболевания
Признаки желудочковой экстрасистолии
Часто болезнь протекает бессимптомно, потому пациент не обращается за помощью к врачу. Также пациенты жалуются на чувство замирания или толчков. При более тяжёлых формах могут появиться чувство слабости, головокружение, болевые ощущения ангинозного характера, нехватка воздуха (особенно в положении лёжа).
Во время обследования пациента определяют чёткую пресистолическую пульсацию шейных вен.
Артериальный пульс отличается аритмичностью с достаточно продолжительной паузой после очередной пульсирующей волны. Когда экстрасистолы проявляются учащённо и имеют групповой характер, кажется, что проявляется мерцательный тип аритмии. У некоторых пациентов наблюдается дефицит пульса.
В общем симптомы желудочковой экстрасистолии схожи с проявлениями других форм аритмии, только с отличием в прослушивании сердечного ритма и прощупывании пульса.
I тон имеет изменчивую звучность, II тон может расщепляться из-за внеочередного сокращения. Всё это может определить врач при аускультации сердечной мышцы.
Кардиографические показатели желудочковой экстрасистолы имеют следующие показатели:
- на электрокардиограмме появляется изменённый комплекс QRS’,,
- QRS’, расширяется и деформируется,
- не наблюдается зубец Р,
- экстрасистола сменяется значительной паузой.
Особенности прогрессирования и прогноз данной патологии напрямую зависит от типа аритмии, наличия проблем с сердцем, при выраженной дисфункции желудочков миокарда.
Когда у пациента нет никаких недугов сердца, то даже частые и ярко выраженные экстрасистолы имеют положительный прогноз. В случае прогрессирования серьёзных сердечно-сосудистых болезней увеличивается риск сердечной смерти, инициируется продолжительная желудочковая тахикардия и фибрилляция желудочков.
Терапия и профилактические меры

Терапия и профилактика желудочковой экстрасистолии
При желудочковой экстрасистолии назначают комплексное лечение для устранения клинических проявлений и улучшение прогноза. Врачом в обязательном порядке учитывается форма тяжести экстрасистолии, наличие сердечных патологий, их характер и выражение дисфункций миокарда. Все эти нюансы определяют риск развития особо тяжёлых форм аритмии и внезапной смерти.
Когда у пациента нет клинических проявлений, и патология не развивается на фоне сердечной болезни, нет необходимости в назначении специальной терапии. В таком случае аритмию считают доброкачественной. Пациенту необходимо следовать некоторым рекомендациям:
- придерживаться диетического питания, обогащённого солями калия и другими полезными элементами,
- исключить провоцирующие факторы – курение, крепкий кофе, крепкие алкогольные напитки,
- иногда необходимо умерить физические нагрузки.
Это оптимальные меры по борьбе с аритмией на ранних стадиях. Если они не дают результатов, врач подбирает пациенту медикаментозную терапию.
Важно! Нельзя самостоятельно начать приём лекарственных препаратов. Все они имеют различные показания и противопоказания, потому их может назначить только специалист. Он же подбирает дозу и длительность приёма.
Медикаментозное лечение начинается с приёма седативных средств и ß-адреноблокаторов. У большинства пациентов они имеют позитивное воздействие на симптоматику и способны значительно улучшить общее состояние больного.
Антиаритмические препараты назначаются крайне редко, когда отмечается ухудшение самочувствия пациента и не наблюдается позитивных изменений при седативной терапии. Препараты данной группы отличаются сравнительно большим количеством побочных эффектов, потому их стараются избегать.
Хирургические методы терапии используют только в крайних случаях. Большинство форм аритмии поддаются лекарственной терапии. Она может длиться достаточно долгое время, но в результате даёт положительный прогноз. Методы абляции и имплантации назначают, когда нет другой возможности победить недуг или он был обнаружен на очень поздней стадии.
В большинстве случаев аритмия имеет положительный прогноз. Главное, , не затягивать с походом к кардиологу при первых проявлениях патологии.
После прохождения лечения больному необходимо пересмотреть свой образ жизни. Необходимо урегулировать работу и отдых, пересмотреть свой рацион, отказаться от вредных привычек, постоянно заниматься спортом (иногда необходимы умеренные нагрузки). Таким образом можно не только предотвратить возможность рецидива патологии, но и улучшить своё состояние в целом, укрепить иммунитет.